
وبا
وبا بيماري اسهالي است كه توسط باكتري بنام ويبريو كلرا (Vibrio Cholera) ايجاد مي شود. بيماران وبايي بطور مشخص دچار اسهال آبكي حاد همراه با دهيدارتاسيون مي شوند. وبا را مي توان با مايع درماني خوراكي يا تزريقي و جايگزيني الكتروليت ها بصورت موفق درمان كرد. معمولا وبا از طريق آب يا غذاي آلوده به مدفوع منتقل مي شود. آموزش مردم درباره غذا و آب سالم و همچنين اهميت شستشوي دست ها و استفاده از توالت يا آبريزگاه (Latrine) از بروز موارد جديد جلوگيري مي كند.
گرچه پيشگيري از ورود وبا در يك منطقه امكان پذير نيست ولي پخش آن در منطقه قابل كنترل است. در طولاني مدت با تامين موقتي آب سالم و بهبود رفتارهاي بهداشتي، وبا ناپديد مي گردد. وقتي همه گيري وبا اتفاق مي افتد با تشخيص زودرس همه گيري و بكارگيري سريع اقدامات كنترلي، مي توان از تعداد مرگ و مير پيشگيري كرد. انتظار مي رود كه پاسخ مسئولان بهداشتي در شروع همه گيري، سريع و موثر باشد.
اهمیت بیماری التور:
این بیماری می تواند به سرعت دریک منطقه وسیع گسترش یابد
تعداد زیادی از افراد در همه گروههای سنی را مبتلا نماید.
در مبتلایان با بیماری شدید در عرض چندین ساعت منجر به کم آبی شدید و مرگ شود .
عامل بيماري :
عامل ایجاد بیماری باسیل ویبرو کلرا است.
سم ترشح شده ازباسیل باعث ترشح املاح وآب والکترولیت از سلولهای روده بداخل فضای روده می باشد وایجاد اسهال حاد، وسیع وآبکی می کند.
اپيدميولوژي بيماري وبا:
• هر دو جنس مرد و زن در همه سنين به بيماري گرفتار مي شوند .
• در مناطقي كه وبا بومي است ميزان حمله وبا در كودكان بيشتر است .
• بيماري بيشتر در فصل گرم سال بروز مي كند .
• ويبريو كلرا در محيط اسيدي نابود مي شود.
دوره نهفتگي:
چند ساعت تا چند روز و معمولا 3-2 روز
علایم وبای التور:
اسهال آبکی و سفید رنگ (شبیه به آب برنج) با تعداد دفعات اجابت مزاج غیر قابل شمارش می باشد.
اسهال در این بیماری بدون داشتن کرامپ، دل پیچه و درد شکم می باشد و معمولاً بدون خون می باشد.
كاهش وزن بدن تا 10% بدليل از دست دادن حجم مایعات بدن می یاشد.
این اسهال می تواند همراه با استفراغ بدون داشتن حالت تهوع قبلی باشد.
اسهال بدون بو و یا بوی درحد خفیف و شبیه به ماهی میباشد.
فشار خون پايين ونبض ضعيف
کرامپ و درد شديد در اندام تحتاني بخصوص درناحيه ساق پاها وعضلات
خواب آلودگي و عدم هوشياري
كم آبي خفيف، متوسط تا شديد
تقسیم بندی تعاریف موارد مشکوک برای مراقبت وبا در ایران :
تعريف مورد مظنون يا مشكوك به وبا برای تهیه نمونه برای آزمایش :
1-هر فرد 2 سال و بالاتر مبتلا به اسهال حاد آبكي شدید یا متوسط در تمام فصول سال
2- مرگ از اسهال با هر سنی( تهیه نمونه از موارد تماس مورد مرگ – از فوت شده)
3- هر مورد طغيان بيماري اسهال آبکی( افزایش ناگهانی موارد بیماری)
4- مشکوک شدن به بیماری وبا توسط پزشک - علی رقم عدم انطباق با تعاریف فوق ( نمونه گیری بدون لحاظ سن )
تعريف باليني اسهال حاد آبكي:
دفع مدفوع شل يا آبكي سه بار يا بيشتر در 24ساعت با يا بدون دهيدراتاسيون به مدت كمتر از 2 هفته
مورد قطعي:
هر گاه در افراد مبتلا به اسهال عامل بيماري وبا يعني ويبريوكلرا O139 يا 01 در كشت آزمايشگاهي يافت شد مورد قطعي تلقي ميگردد
راههاي انتقال وباي التور:
• آب آلوده به مدفوع يا استفراغ مبتلايان
• آب آلوده به مدفوع حاملان
• خوردن غذاي آلوده به آبهاي كثيف، مدفوع يا دستهاي آغشته به خاك هاي آلوده
• مگس
• خوردن صدف يا خرچنگ صيد شده از آبهاي آلوده
تشخیص وبا
تنها را ه برای تایید وجود ویبریوکلرا تشخیص آزمایشگاهی در محيط كشت مي باشد(از طریق آزمایش مدفوع )
درمان(جبران کم آبی) :
هدف از درمان، جايگزيني آب والكتروليتهاي از دست رفته از طريق اسهال و استفراغ است.
درمان مناسب و به موقع منجر به كاهش زنجيره انتقال و كاهش موارد مرگ ومير مي شود.
مراحل درمان:
1- ارزيابي بيمار از نظر تعيين درجه كم آبي
2- تامين آب و الكتروليت از دست داده شده بصورت خوراكي و در صورت نياز تزريقي
3- استفاده از داروهاي انتخابي توصيه شده در ايران
راهنماي طبقه بندي درجه كم آبي بيمار
راههاي پيشگيري و کنترل بیماری وبا عبارتند از:
1- گزارش دهي تلفني به مرکز بهداشت شهرستان و سطوح بالاتر
2- تهيه نمونه مدفوع
3- نظارت بر سالمسازي آب
4- نظارت بر سالمسازي غذا
5-نظارت بر دفع صحيح فضولات انساني و زباله و مبارزه با حشرات
6- آموزش بهداشت همگاني در خصوص رعايت بهداشت فردي
7- آموزش پرسنل بهداشتي درماني
8- تهيه كليه ابزار و تجهيزات براي تشخيص بيماري
9- تهيه داروهاي مورد نياز بيماران
10- شستن دستها با آب و صابون بعد از توالت و قبل از صرف غذا
11- ضد عفوني سبزيجات و ميوه جات
12- عدم استفاده از يخ هاي نامطمئن
روش صحیح شستشوی سبزیجات ومیوه جات خام مصرفی:
مرحله اول: پاكسازي
پاك كردن سبزيجات از گل ولاي و مازاد سبزي
شستشوي سبزي با آب سالم براي تميز شدن و رفع گل ولاي از سبزي
مرحله دوم : انگل زدايي
3-5 قطره مايع ظرفشويي به ازاي يك ليتر آب درظرف مناسب و عميق ريخته و پس از ايجاد كف آب، سبزي را بمدت 5 دقيقه درآن نگه مي داريم
سبزي را دركف آب به مدت 5 دقيقه غوطه ور كنيد و پس از آن سبزي را ازسطح رويي برداشته و آب كشي ميكنيم
مرحله سوم : گند زدايي
يك گرم(نصف قاشق چايخوري)پودرپركلرين70 % ويا دو قاشق مرباخوري آب ژاول 5 درصد در 5 ليتر آب ريخته و بمدت 5 دقيقه نگه ميداريم
بعد از نگه داري سبزي به مدت 5 دقيقه در محلول كلر يا آب ژاول ، آن را خارج و آب كشي مي كنيم
مرحله چهارم : شستشو وآبكشي
بعد از خارج كردن سبزي از محلول گند زدا آن را به خوبي با آب سالم شسته و آب كشي مي كنيم (دراين مرحله سبزي آماده خوردن است)
سه قاعده ساده و طلايي براي پيشگيري از وبا :
1. ازغذاي پخته استفاده كنيد.
2. آب آشاميدني خود را بجوشانيد يا كلربزنيد.
3. دستهاي خود را بشوئيد.
اسهال خونی (دیسانتری)

اهميت بهداشتي :
دیسانتری یا اسهال خونی از بیماریهای جوامع فقیر و پر ازدحام شناخته شده که هنوز هم با مرگ و میرو عوارض فراوان در مناطق گرمسیر همراه است همه گیری های اسهال خونی با حرکت جمعیت ها در طی قحطی ، خشکسالی و حتی جنگ همراه بوده است.
عامل انتقال بيماري:
شیگلا ها از جمله عوامل اصلی بروز اسهال های حادخونی محسوب می شوند. این ارگانیسم ها از طریق تهاجم به سلول های پوششی روده بزرگ سبب زخم مخاطی خونریزی دهنده همراه با ترشحات التهابی می شوند که از نظر بالینی علاوه بر اسهال خونی ،تب ، زور پیچ شکم و درد رکتوم نیز مشهود است تقریبا در نیمی از موارد، اسهال حاد بدون وجود خون در مدفوع بیمار دیده می شود که در این صورت تفاوت بالینی با سایر انواع اسهال های حاد مشهود نیست .
به جز شیگلا دیسانتری تیپ یک و سایر شیگلا ها، اسهال خونی به شکل بومی آن ممکن است به علت عوامل بیماریزای دیگر از جمله کامپیلو باکتر ژژونی ، اشرشیاکلی مهاجم ،سالمونلا ها و به نسبت کمتری انتامبا هیستولتیکا نیز باشد.
اپيدميولوژي بيماري :
بیماری در کودکان خرد سال به ویژه شیر خواران ،افراد مسن و مبتلایان به سوءتغذیه با شدت و وخامت بیشتری تظاهر می کند و مرگ و میر بیشتری را به دنبال دارد. بیماری در اغلب موارد طی 7 روز بدون عارضه بهبود می یابد. ولی گاهی اسهال پایدار مشاهده می شود.
در جوامع پرجمعیت که وضعیت بهداشتی آنها نامناسب است و دسترسی به امکانات بهسازی و منابع مطمئن آب ندارند، شیوع بیماری بیشتر است .
راه انتقال بيماري :
انتقال شیگلا بیشتر از طریق مواد غذایی و آب صورت می گیرد تعداد میکروب لازم برای ایجاد بیماری بسیار کم است به طوری که پژوهشگران توانسته اند افراد داو طلب را به طور تجربی با 10 تا 100 میکروب آلوده کنند . طول عمر عامل بیماریزا در آّب شیرین 5 تا 11 روز، در ملحفه چرک تا 7 روز ، در آب شور 12 تا 30 ساعت ، در گرد و غبار با درجه حرارت اتاق تا 6 هفته، در شیر ترشیده تا 4 هفته و در پسماند های آشپز خانه 1 تا 4 روز است. طول عمر میکروب در حرارت کمتر از 25 درجه سانتی گراد طولانی تر می شود. یخ زدن موجب از بین رفتن ارگانیسم نمی شود .
تشخيص بيماري:
تشخیص بر مبنای مشا هده خون در مدفوع تاز ه یا پرسش از خودِ بیم ار یا مادر کود ک در باره وجو د خون در مد فوع فرزندنش می باشد. معمولا حسا سیت و د قت این رو ش ها یکس ان است. با وجود این ، اگر با گرفتن تا یخچه بيمار به وجود خون در مدفوع شک کردید، مشاهده مدفوع تازه ضروری است.
اصول رسیدگی به مبتلایان اسهال خونی:
1. افرادی که دچار سوء تغذیه شدید، بد حالی یا سایر حالات پر خطر هستند باید به سرعت به بیمارستان ارجاع شوند.
2. تمام مبتلایان را باید با آنتی بیوتیک خوراکی موثر بر سوش محلی درمان کرد.
3. تمام بیماران را به منظور پیشگیری یا درمان کم آبی با محلول خوراکی ORS یا محلول های وریدی (در موارد کم آبی شدید) درمان کرد.
4. رژیم غذایی مبتلایان همان غذای معمول است و فقط باید به دفعات مکرر و با حجم کمتر میل شود در مورد شیر خواران و کودکان خردسال تغذیه با شیر مادر باید ادامه یابد .
اقدامات لازم به منظور پیشگیری از ابتلا به بيماري :
1. آموزش بهداشت
2. شست و شوی دستها با آب و صابون
3. تغذیه با شیر مادر
4. بهداشت مواد غذایی
5. بهداشت آب آشامیدنی
6. دفع بهداشتی فضولات انسانی
نكته:
با برنامه های توسعه اجتماعی، اقتصادی و بهداشتی بویژه تأمین آشامیدنی سالم و دفع بهداشتی فاضلاب و زباله، دیسانتری ها هم اکنون یک مشکل عمده بهداشتی نیست و تحت کنترل درآمده است اما بیماری همچنان یک تهدید سلامتی بویژه درمناطق کمتر توسعه یافته است و بایستی گزارش شود.
بوتولیسم

بوتوليسم عبارت است از يك نوع مسموميت غذايي جدي ولي غير مسري كه معمولاً در اثر خوردن غذاي آلوده به سمي است كه بیماری عصبی – عضلانی را ایجاد می کند. اين بيماري یک مسمومیت ناشی از پروتئین نوروتوکسین است که بوسیله کلستریدیوم بوتولینیم ایجاد می شود . توکسین بوتولیسم براساس تفاوت آنتی ژنیک خود به انواع A,B ,C ,D ,E ,F, G تقسیم می شود . که انواع A,B ,C ,D ,E ,F در انسان موجب بیماری شده و نوع G موجب مرگ ناگهانی بدون بیماری فلجی می شود . دز کشنده توکسین بوتولیسم برای انسان کمتر از 100cg/kg می باشد برای یک فرد 70 کیلوگرمی از راه خوراکی 70mcg و از راه استنشاقی 08/0 تا 09/0 میکروگرم و از طریق تزریقی 09/0 تا 15/0 میکروگرم است . کلمه بوتولیسم از واژه لاتین بوتولوس یا سوسیس گرفته شده است که در قرن 19 گزارش طغیان های بیماری مبنی بر مسمومیت با سوسیس و سایر فرآورده های غذایی در اروپا وجود داشت .
عامل بیماری:
کلستریدیوم بوتولینیم یک باسیل گرم مثبت و بی هوازی اجباری است که در خاک و در رسوبات دریایی در سراسر دنیا یافت می شود . به همین دلیل احتمال آلودگی سبزیجات به عمل آمده در خاک نیز وجود دارد . همچنین اسپورباکتری در دستگاه گوارشی ماهی ها ، پرندگان و پستانداران تجمع پیدا می کند .
مخزن بيماری :
هاگهای باسيل در خاک و در تمام نقاط جهان وجود دارند و به وفور از محصولات کشاورزی از جمله عسل جدا می شوند ، علاوه بر اين هاگها در رسوبات دريايی و دستگاه گوارش حيوانات از جمله ماهيها وجود دارند .
ویژگیهای اسپور کلستریدیوم بوتولیسم :
1. اسپورهای باکتری در خاک ، آب تازه و رسوبات آب نمک ، گرد و خاک خانه و در سطوح بسیاری از مواد غذایی یافت می شود .
2. اسپور به مدت 2 ساعت در 100 درجه زنده می مانند .
3. اسپورباکتری در PH اسیدی از بین می رود .
انواع بوتولیسم :
بوتولیسم ناشی از غذا :
خوردن غذاهای آلوده که به درستی فرآوری نشده مثل کنسروهای خانگی و صنعتی که به دلایلی ممکن است آلوده به اسپورباکتری کلستریدیوم شده باشند ( کنسرو لوبیا سبز، نخود فرنگی ، ذرت و.. )
ج
بوتولیسم نوزادان :
به علت تجمع اسپورباکتری در روده کودکان زیر یکسال بوجود می آید در این گروه سنی فلورطبیعی روده به حد کافی تکامل پیدا نکرده تا از تجمع ارگانیسم ها در روده جلوگیری کنند . باید توجه داشت که قبل از سن یکسالگی کودکان نباید عسل به آنها داد .
بوتولیسم زخم :
اسپورباکتری از راه زخم ، جراحی ، سوراخ شدن پوست وارد بدن می شود . مانند تزریق هروئین زیر جلدی در معتادان تزریقی
بوتولیسم ناشی از درمان :
در اثر تزریق توکسین بوتولیسم به منظور درمان یا کاربرد در زیبایی بوجود می آید .
علائم بیماری :
علائم بالینی بوتولیسم ناشی از غذا :
بوتولیسم ناشی از غذا معمولاً 36-12 ساعت پس از خوردن توکسین بوجود می آید . بیمار ابتدا از تهوع ، خشکی دهان و اسهال شکایت دارد . اختلال اعصاب مغزی در بیشتر مواقع با علایم چشمی همراه است . اختلال اعصاب مغزی پایین تر به صورت اختلال بلع ، اختلال در تکلم و ضعف عصب زیر زبان تظاهر می کند . ضعف به قسمت های بالا تنه و سپس به پایین تنه گسترش یافته ، امکان ایجاد اختلال تنفسی بدلیل انسداد راههای هوایی فوقانی یا ضعف دیافراگم نیز وجود دارد .
علائم بالینی بوتولیسم اطفال :
بوتولیسم اطفال به علت تجمع اسپورکلستریدیوم بوتولیسم در روده ایجاد می شود . شدت بیماری از شکل بدون علامت تا با علامتی همچون فلج و مرگ ناگهانی متفاوت است . بیماری بیشتر در نوزادان 6 هفتگی تا 6 ماهگی اتفاق می افتد و پی شروع بیماری از 6 روزگی تا یک سالگی نیز گزارش شده است .
دوره کمون بیماری از 40-3 روز و گاهی تا 2 ماه متفاوت است .
یبوست اولین و شایع ترین علامت بیماری است . سستی و بیحالی بیمار در تمام اوقات وجود دارد ( Lethargy ) افتادگی گردن Floppy infant ثانوی به علت ضعف عضلانی – گریه ضعیف – ضعف در نگهداری سر – فلج پایین رونده – پتوزپلک) افتادگی پلک(
علائم و نشانه های بوتولیسم ناشی از زخم :
بیماری در صورت فراهم شدن شرایط بی هوازی در زخم و یا در داخل یک آبسه بوجود می آید . علایم و نشانه های بوتولیسم ناشی از زخم مشابه علائم و نشانه های بوتولیسم ناشی از غذا بوده با این تفاوت که علائم گوارشی وجود ندارد .
زخم آلوده با کلستریدیوم معمولاً فاقد نشانه های مشخص عفونت بوده و در برخی موارد بیماری فاقد زخم آشکار است . دوره کمون بطور متوسط معمولاً 10 روز است .
درمان اختصاصی :
1. بیماران باید در ICU بستری شوند و توسط اسپیرومتری ، پالس اکسی متری و ABG از نظر نارسایی تنفسی احتمالی مراقبت شوند و به مدت یک هفته NPOباشند.
2. بعد از گرفتن نمونه های آزمایشگاهی ، تزریق آنتی توکسین اسبی پلی والان (A.B.E) انجام می شود . ویال های آنتی توکسین حاوی 10 سی سی آنتی سرم هستند . بعد از تست از نظرواکنش های حساسیتی به میزان kg / 5/ تزریق می شود. با تزریق این میزان ، علائم به مدت 3-2 ساعت برطرف می شود . برای برطرف شدن علائم مسمومیت ، روز دوم به میزان دو سوم روز اول و روز سوم یک دوم روز دوم تجویز می شود . برای شروع درمان نیازی به تائید آزمایشگاهی نیست .
3. تجویز مواد استفراغ آور یا شست و شوی معده در صورتی که فاصله زمانی خوردن غذای آلوده کم باشد ( فقط چند ساعت ) مفید است
پیشگیری ازا بتلا به بوتولیسم :
1. گرم كردن كامل (جوشاندن) غذا (بخصوص غذاهاي كنسرو شده و كشك) بمدت 15 دقيقه قبل از مصرف
2. از دادن عسل به کودکان زیر یکسال باید خودداری گرد
نكته : بوتوليسم بعنوان یک وضعیت اورژانس تلقی شده و نیاز به اقدامات فوری جهت کنترل دارد.
اقدامات کنترلی بیماری :
1. بستری بیماران مشکوک در بیمارستان مجهز
2. گزارش فوری بیماری به مركز بهداشت شهرستان
3. غذاهای مشکوک به آلودگی با عامل بیماریزا را مشخص و از آنها نمونه برداری کنید و به همراه نمونه مدفوع و سرم بيمار به آزمایشگاه رفرنس كشوري ارسال نماييد.
4. کلیه افرادی را که با بیمار منبع غذایی مشترکی داشته اند معاینه و از نظر بروز علایم بررسی کنید .
5. مواد غذایی آلوده باید پس از جوشاندن دور ریخته شوند و قوطی ها تخریب شده در عمق زیاد دفن شوند.
تیفوئید (حصبه)

تعریف حصبه : بیماری حصبه یا تیفوئید که به تب روده هم معروف است یک عفونت باكتريايي دستگاه گوارش است که می تواند تمامي سنين را مبتلا كند ولي شيرخواران و افراد بالاي 60 سال معمولاً دچار موارد شديدتري مي گردند يك بيماري حاد است كه عامل آن باكتري به نام سالمونلاتيفي مي باشد. ميكروب در اثر خوردن آب آلوده به مدفوع يا ادرار انسان عفوني وارد بدن مي شود منبع ديگر عفونت، خوردن صدف و حلزون آبهاي آلوده است.
اهمیت بیماری حصبه :
بیماری حصبه با درمان معمولاً ظرف 3-2 هفته قابل علاج است . بدون درمان مي تواند كشنده باشد.
عامل ایجاد کننده و راههاي انتقال بیماری حصبه:
بیماری حصبه در اثر یک نوع باکتری بنام سالمونلا تيفي كه در حيوانات مبتلا به عفونت يافت مي شود و با گوشت يا شير آلوده به انسان ها منتقل مي گردد. پختن كامل گوشت و شیر ميكروبها را مي كشد. عفونت مي تواند به وسيله افراد بيمار يا حاملين غير بيماري كه پس از اجابت مزاج بدون شستن دقيق دست ها به غذا دست مي زنند، نيز منتقل گردد.همچنين ميوه و سبزيجات خام كه كاملاً تميز و ضد عفوني نشود نيز از راههاي سرايت بيماري مي باشد باكترى توليد كننده حصبه، در آب راكد و مخازن آب، 3 تا 4 هفته زنده مىماند. در پنير تازه تا چند هفته، در كره تا دو ماه و در بستنى تا چند ماه زنده می ماند.
كيكهاى خامهاى و مواد كنسروى نيز عامل انتقال آن هستند، ولى اگر كنسروها را قبل از مصرف، حرارت دهيم باكترى آن از بين خواهد رفت.
ميوه و سبزيجاتى كه ضدعفونى نشدهاند، عامل ديگر انتقال اين بيمارى هستند. همچنين حيوانات خانگى مثل سگ، گربه ... نیز در انتقال حصبه نقش دارند
علائم بيماري:
بهترين علامت تب طولاني مقاوم به درمان مي باشد تب حدود 8-4 هفته طول مي كشد اما به علت تشخيص بيماري مدت كمتر مي شود. با شروع علائم شخص احساس ناخوشي-خواب آلودگي- درد شكم و بعد تب دارد. اگر بيمار درمان نشود با افزايش علائم، درجه تب بالا می رود در اين صورت علامت مشخصه به شکل لكه هاي صورتي در قسمت فوقاني شكم بيمار روي قفسه سينه ديده مي شود
بيمار مبتلا به تيفوئيد ممكن است سرفه خشك نيز داشته باشد در بالغين شروع علائم با يبوست و در اطفال شروع علائم با اسهال خفيف و درد شكمي همراه است و اگر بيماري طول بكشد شخص اشتهاي خود را از دست داده در نتيجه لاغري و كاهش وزن در او مشاهده می شود از دیگر علائم مهم بیماری اسهال و استفراغ است که میزان آن بستگی به شدت بیماری دارد دیگر علائم حصبه عبارتند از : سردرد، دردهای عضلانی ، بثورات پوستی قرمز رنگ روی پوست شکم و کرامپ های شکمی .
طبقه بندی بیماران از نظر بیماریابی و مراقبت :
مورد مشکوک: تب بیش از یک هفته ، سردرد، تهوع و استفراغ، دل درد ، ضعف ، سرگیجه ، یبوست ، اسهال، بزرگی کبد وطحال
مورد محتمل : تیفوئید مشکوک بعلاوه یک یا هر دو مورد زیر:
• 1-آزمایش ویدال با افزایش 4 برابر تیتر ظرف 2 هفته
• 2-وجود موارد بیماری در اطرافیان یا منطقه
مورد قطعی :1- فردی که از کشت ادرار، مدفوع، خون ، مغز استخوان، بثورات پوستی و ترشحات دوازده باکتری سالمونلا تیفی جدا شده باشد.
2- یافتن آنتی ژن اختصاصی در ادرار یا سرم.
درمان:
افراد در صورت داشتن علائم حصبه مخصوصا تب و اسهال و استفراغ باید به پزشک مراجعه نمایند بیماری حصبه در اکثر موارد با مصرف آنتیبیوتیک خوب می شود. باید آنتی بیوتیک ها را طبق دستور پزشک معالج مصرف کرد باید از مصرف خودسرانه آنتی بیوتیک به صورت خودسرانه اجتناب کرد چون باعث مقاومت باکتری می شود ،آنتی بیوتیک های که برای تیفوئید مصرف می شود معمولا کلرامفنیکل، کوتریموکسازول و آمپیسیلین است . فردی که بیماری حصبه داشته و بهبودی یافته است باید حداقل 3 روز پس از محو شدن علايم در بستر استراحت نماید.
برای فرد مبتلا به بیماری حصبه در طول مرحله اسهال يك رژيم غذايي كاملاً مايع لازم است . سپس يك رژيم غذايي پركالري لازم است . مكمل هاي ويتاميني و مواد معدني ممكن است كمك كننده باشند. اگر فرد تب دارد باید با خنک کردن بدن او و استفاده از تب بر تب او را کنترل کرد و در صورتی که کرامپ های شکمی دارد باید از يك پوشش گرم كننده يا بطري آب گرم براي تسكين كرامپ هاي شكمي استفاده كنيد
راههاي پيشگيري:
بهترین را ه کنترل بیماری حصبه پیشگیری است با رعایت موارد زير می توان از بروز این بیماری حصبه پيشگيري کرد.
1. شستن صحيح دستها، دفع صحيح و بهداشتي فضولات انساني
2. پختن كامل مواد غذايي ،شناسايي افراد ناقل و جلوگیری از برخورد آنها با موارد غذایی مخصوصا توزیع مواد غذایی.
3. برای مسافرت به کشورهایی که حصبه وجود دارد، واکسیناسیون برای تیفوئید بصورت تزریقی یا خوراکی باید صورت گیرد.
4.درصورت مصرف شیر ،گوشت ،آب ، تخم مرغ و ... باید ابتدا آنها را به خوبی بجوشانید .
5.در صورت مصرف میوه و سبزی باید آنها را بخوبی بشویید ،بهتر است پوست میوه ها را قبل از مصرف بکنید.
6. در صورت مسافرت به مناطق آلوده باید از مصرف آب، شیر، سالاد و سبزیجات خام، میوههای پوست نکنده و محصولات لبنی پرهیز کرد.
7.از مصرف مرغ و خروس و محصولات آنها که به مدت طولانی خارج از یخچال ماند باید خودداری کرد.
نكته:
با برنامه های توسعه اجتماعی، اقتصادی و بهداشتی بویژه تأمین آشامیدنی سالم و دفع بهداشتی فاضلاب وزباله، تب تیفوئید هم اکنون یک مشکل عمده بهداشتی نیست و تحت کنترل درآمده است اما بیماری همچنان یک تهدید سلامتی بویژه درمناطق کمتر توسعه یافته است و بایستی گزارش شود. مسئله نگران کننده دیگر توانائی باکتری سالمونلا تیفی برای ایجاد مقاومت در برابر اکثر آنتی بیوتیک هاست.
کیست هیدراتیک
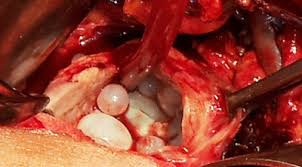
تعریف بیماری : بيماري كيست هيداتيك يكي از خطرناكترين بيماريهاي قابل انتقال از حيوانات به انسان است واژه هيداتيس به معني يك قطره آب است بیماری توسط نوزاد یک انگل روده ای سگ که وارد بدن انسان و دام می شود بروز می کند. کرم بالغ در روده سگ و نوزاد در بدن انسان و حیوانات اهلی نشخوارکنندهزندگی می کند. عامل ایجاد بیماری مرحله نوزادی انگل اکینوکوکوس گرانولوزوس است.
اهمیت بیماری کیست هیداتیک:
پراکندگي انگل در سطح جهان وسيع بوده ولي شايعترين مناطق درگير ساحل مديترانه، جنوب روسيه ، ايران، استراليا وبلغارستان ميباشد. ميزبانان اصلي آن گوشتخواران بويژه سگ سانان هستند اما انگل در ساير حيوانات اهلي و وحشي از جمله گاو، گوسفند، روباه، خوك و شتر نيز ديده مي شود
چرخه زندگی انگل کیست هیداتیک :
چرخه زندگي اين انگل بين سگ سانان و گياهخواران تكميل مي شود. كرم بالغ در رودة كوچك گوشتخواران مخصوصا سگ ها زندگي مي كند و تخم هاي خود را از طريق مدفوع به محيط بيرون مي رساند. تخم هاي دفع شده در مدفوع سگ بلافاصله براي دام و انسان آلوده كننده است. گوسفند، گاو و بز نيز به هنگام چريدن و خوردن علف های آلوده تخم هاي اكينوكوك را همراه علوفه آلوده وارد دستگاه گوارش خود مي كنند و تخم ها پس از ورود به دستگاه گوارش ميزبان باز شده و جنين قلابدار به درون بافت روده مهاجرت نموده و از طريق عروق روده يا مجاري لنفاوي، به كبد مي رسند. عدادي از آنها در كبد مي مانند و تعدادي به ريه مي رسند، تعداد كمتري نيز به ساير ارگانها مانند كليه، طحال، عضلات و مغز حمل مي شوند در اين مرحله انگل پس از استقرار در بافت شروع به رشد و نمو كرده و طي چند ماه كيست هاي در اندازه هاي مختلف ايجاد مي كنند حال درصورتی که سگ سانان از احشاء آلوده به اين كيست نشخوار کنندگان تغذیه نمایند دوباره سیکل بیماری تکرار می شود
علائم بیماری کیست هیداتیک :
پس از بلع تخم هر اندامی از بدن می تواند محلبوجود آمدن کیست باشد و بسته به اینکه در چه اندامی کیست ایجاد شده اختلال درعملکرد همان عضو را داریم. کیست های ریوی و کبدی شایع تر هستند. علايم اين بيماري از دردساده در محوطه راست شكمي گرفته تا تنگی نفس ، سرفه های خشک، عفونتهای ثانویه بدنبال پاره شدن کیست در اعضای داخلی و شوک آنافیلاکسی متغییر است گاهي تعداد اين كيست ها به حدي در كبد افزايشمي يابند كه موجب از كار افتادن كبد خواهد شد که در صورت درمان نشدن منجر به مرگ می شود. علائم اين بيماري بستگي به محل استقرار كيست (كبد، ريه، مغز، استخوان) ، بزرگي كيست و موقعيت كيست دارد. به عنوان مثال در مغز و چشم سريعاً ايجاد علامت مي كند در حاليكه در كبد سالها طول مي كشد تا ايجاد علامت نمايد.
تشخیص بیماری :
نکته حائز اهمیت بی علامتی این بیماری در اغلب موارد است و در بسیاری از موارد در جریان کالبد شکافی و یا به طور اتفاقی در جریان عکسبرداریها تشخیص داده می شود.
درمان بیماری در انسان :
در حال حاضر جراحي كيست هاي هيداتيك در انسان تنها راه اساسي معالجه بيماري است اما این بیماری به راحتی از طریق جلوگيري از كشتار دام به روش غير بهداشتي، كنترل تعداد سگهاي ولگرد، درمان مستمر سگهاي گله، جلوگيري از ورود سگهاي ولگرد به زمينهاي كشاورزي و آموزش همگاني مردم به پيشگيري و كنترل اين بيماري قابل پیشگیری است.
نكات ساده پيشگيري از اين بيماري:
1- رعایت بهداشت فردی و محیط
2- ضد عفونی نمودن سبزیجاتبا توجه به اينكه سبزيجات،صيفي جات و ميوههاي بوته دار زميني مثل توت فرنگي از عمده ترين فاكتورهاي آلودگي به تخم اين انگلمي باشند حتما بايد قبل از مصرف به خوبي با آب شستشو گرديده و براي اطمينان از جداشدن تخم انگل از سبزيجات، چند قطره مايع ظرفشوپي به داخل ظرف شستشو اضافه شود،سبزيجات چند لحظه در داخل آب تكان داده شود تا آب كف نمايد.
نکته : يكي از اشتباهاتي كه در موقع شستشوي سبزيجات وجود دارد اين است كه بعد از شستشو ،كل ظرف محتوي سبزيجاترا روي آبكش ميريزند كه با اين كار تخمهاي انگل ته نشين شده در داخل ظرف دوباره رويسبزيجات پخش ميشود،بايد سبزيجات را از سطح آب برداشته شوند و آب باقيمانده دورريخته شود.
3- در صورتی که سگ دارید داروهای ضد انگلی به سگها داده و برای آنها شناسنامه تهیه نمایید و هر چند وقت یکبار آنها به دامپزشک ببرید
4- اگر كشتار دام مثل قرباني كردن و نذري داريد در صورت مشاهده كيست هاي كبدي در گاو و بخصوص گوسفند هرگز آنها را پاره نكنيد چون باعث كيست هيداتيك چشمي در انسان ميشوند و همچنين كبد حيوان را بطور بهداشتي دفن كنيد چون اگر سگي اين احشاء آلوده را بخورد دوباره سيكل انگل تكرار مي گردد.
5-محصور نمودن مزراع و جلوگیری از ورود سگ ها به آنها
6-عدم تماس با سگ ها
هپاتیت A و E
اهمیت بهداشتی
هپاتیت Aو E عمدتا از آب و مواد غذایی منتقل می شود . اپیدمی در کشورهای پیشرفته به تدریج شروع شده و مناطق جغرافیایی وسیعی را در بر می گیرد و ماه ها با قی می ماند . وقتی شرایط محیطی نامطلوب باشد ، عفونت شایع بوده و در سنین پائین اتفاق می افتد . این دو نوع هپاتیت در تمام دنیا وجود دارد . عودهای دوره ای بیماری مشاهده می شود .
علائم بیماری و تشخیص
شروع ناگهانی تب ، دردشکم ، تهوع ، استفراغ و گاهی بثورات جلدی و درد و التهاب مفاصل دیده می شود.پس از چند روز زردی ظاهر می شود . ادرار تیره ، بی اشتهایی ، ضعف ، خستگی مفرط ، درد و حساسیت در قسمت بالا و راست شکم هم از سایر علائم می باشند و معمولا تست های آزمایشگاهی کبدی نشان دهنده بیماری است .
یافته های آزمایشگاهی در هپاتیت حاد افزایش شدید آمینوترانسفرازهای سرم ،حداقل بیش از 2.5 برابر زمان طبیعی است . آلکالن فسفاتاز و LDH افزایش مختصری دارد .
هپاتیت A
در صورت ابتلا علائم هپاتیت حاد ظاهر می شود . بسیاری از عفونت ها بدون علامت هستند. برخی خفیف و بدون علامت هستند ( بخصوص در اطفال ) . این نوع بیماری ممکن است به صورت طول کشنده یا عود کننده تا یکسال ادامه پیدا کند ، اما هرگز مزمن نمی شود. شدت بیماری با افزایش سن افزایش می یابد ولی بهبودی کامل ، بدون عود یا عارضه است . مرگ و میر پائین و شش دهم درصد است که در سنین بالای 50 سال به 1.8 درصد می رسد . بیماری در سن مدرسه و جوان ها شایع است . اصلی ترین راه انتقال مدفوعی - دهانی است بیشترین دفع عامل بیماریزا ، دو هفته قبل از شروع شکایت بیمار است . انتقال مستقیم در هم جنس بازان مرد گزارش شده است . به ندرت از انتقال خون از اهداء کننده ای که در دوره کمون بوده منتقل شده است . ایمنی ناشی از بیماری تا آخر عمر باقی می ماند.
هپاتیت E
علائم بیماری مشابه هپاتیت A است و فرم مزمن ندارد. بیش از 50 درصد بیماران تب دارند . آرترالژی در این هپاتیت شایعتر است . در زنان باردار مرگ و میر بالایی دارد ( در کسانی که در 3 ماهه سوم آلوده می شوند به 20 درصد هم می رسد ) تشخیص بر اساس نشانه های اپیدمیولوژیک و بالینی و با حذف سایر عوامل اتیولوژیک هپاتیت ، به ویژه هپاتیت A می باشد. بسیاری از اپیدمی ها در اثر آب آلوده است . علائم بالینی در بالغین جوان و میان سال شایعتر است که احتمالا به دلیل ابتلای کودکان به اشکال بدون ایکتر یا با غلائم خفیف بیماری است . ایمنی حاصل از بیماری کوتاه مدت است .
تعریف اپیدمیولوژیک
مورد مشکوک :
بیماری که علائمی منطبق با توصیف کلینیکی باشد .
مورد قطعی :
مورد مشکوک که از نظر آزمایشات ویروس شناختی به اثبات رسیده باشد . در ضمن بیمار مشکوک به هپاتیتی که از لحاظ اپیدمیولوژیکی با بیمارقطعی در ارتباط باشد . و این ارتباط بین 15 تا 50 روز از شروع بیماری فاصله داشته باشد نیز مورد قطعی به حساب می آید .
اقدامات کنترل و پیشگیری بیماری
اقدامات توصیه شده برای بیمار :
1- موارد همه گیری بیماری باید فورا گزارش شود .
2- درمان اختصاصی ندارد و درمان نگهدارنده انجام شود .
3- استراحت نسبی و رعایت رژیم غذایی مناسب ، در حد تحمل بیمار در دفعات مکرر و با حجم کم باید تنظیم شود . (کم چربی و پرکربوهیدرات(
اندیکاسیون های بستری بیماران : 1 . علائم نارسایی کبد 2 . دهیدراتاسیون بعلت تهوع و استفراغ 3 . زردی و حامگی 4 . زردی و تب 5 . PT طولانی تر از 20 ثانیه 6 . افت فشار خون 7 . بیلی روبین بیش از 15 میلی گرم
برای افراد آلوده به ویروس باید مشاوره کامل از نظر موارد زیر انجام شود :
منشاء احتمالی آلودگی ، سیر طبیعی بیماری ، علائم احتمالی ، توصیه لازم برای پیشگیری از انتقال به سایرین
اقدامات اطرافیان :
1. آموزش افراد جامعه در خصوص رعایت بهداشت فردی به خصوص شست شوی دست ها و دفع بهداشتی مدفوع
2. در مهد کودک ها پس از تعویض کهنه و قبل از خوردن غذا دست ها به خوبی شسته شوند و در صورت مشاهده موردی از بیماری هپاتیت A در یک مرکز ، باید به کلیه بچه ها و کارکنان، ایمونوگلوبولین تزریق شود. چنانچه در بیش از سه خانواده ، موردی گزارش شده باشد ، یا شناسایی همه گیری 3 هقته بعد از اولین مورد باشد، تجویز ایمونوگلوبولین به کلیه اطفال زیر 2 سال در خانواده بچه ای که به مهد کودک آلوده رفته است هم توصیه می شود . اثر بخشی ایمونوگلوبولین بعد از 3 الی 5 روز ظاهر شده و تا حدود 5 ماه باقی می ماند .
برای مسافران مناطق اندمیک ، می توان از تزریق ایمونوگلوبولین استفاده کرد. 2 میلی برای 3 ماه و 5 میلی برای 4 الی 6 ماه مصونیت ایجاد می کند و برای تداوم آن باید هر 4 الی 6 ماه 5 میلی تزریق شود .
3. استفاده از سرنگ و سر سوزن یکبار مصرف ( با وجود اینکه انتقال از این راه به ندرت گزارش شده است ) توصیه می شود .
4. جستجو برای یافتن موارد جدید در بین افرادی که با بیمار تماس داشته اند ضروری می باشد .
5. تجویز ایمنوگلوبولین بلافاصله بعد از موارد تماس مستقیم تا دوهفته بعد از تماس به افراد خانواده و در موارد تماس جنسی توصیه می شود . در مهد کودک ها ، تجویز آن برای تمام بچه های کلاس لازم است و اگر کودکان در سن استفاده از کهنه باشند ، به تمام کودکان مهد کودک و پرسنل آن باید ایمونوگلوبولین باید تزریق شود ، اما تجویز آن به موارد تماس در محل کار ، مدرسه و کارخانه لازم نیست .
اقدامات محیط :
1. ضدعفونی کردن و دور ریختن صحیح مدفوع ،ادرار و خون بیمار قرنطینه لازم نیست .
2. رعایت مراقبت ها و احتیاط های مربوط با بیماریهای عفونی دستگاه گوارش
3. نظارت بر تهیه مواد غذایی و جلوگیری از آلودگی آب و غذا با مواد دفعی
4. تعیین منبع عفونت ، روش انتقال و افراد در معرض خطر ابتلا اهمیت فراوان دارد
5. آموزش دفع بهداشتی مدفوع و اهمیت شستشوی دست ها پس از دفع و قبل از تماس با مواد غذایی
6. در زمان همه گیری ، باید سریعا منبع بیماری کشف شود و با مشاهده هپاتیت A در افرادی که در تهیه و توزیع مواد غذایی سروکار دارند ، باید برای سایر کارکنان آن مرکز تا 2 هفته پس از آخرین تماس ، ایمونوگلوبولین تجویز شود .
7. غذاهای دریایی باید به مدت 4 دقیقه در حرارت 85 تا 90 درجه سانتیگراد قرار گرفته و سپس مصرف شوند.
8. تامین آب آشامیدنی سالم و سیستم دفع صحیح فضولات انسانی
9. جوشاندن یا کلرزنی آب قبل از مصرف
جهت دریافت اطلاعات بیشتر بر روی لینکهای زیر کلیک کنید
پروتکل کشوری درمان بیماری وبا
پمفلت مراقبت سندرمیک بیماریها
دستورالعمل مراقبت بیماری فاسیولازیس
راهنمای کشوری نظام مراقبت بیماریهای منتقله آب و غذا
قسمت اول قسمت دوم قسمت سوم
راهنمای کشوری نظام مراقبت بوتولیسم
راهنمای مهار همه گیری های شیگلا
طغیان بیماریهای منتقله غذایی
مراقبت بیماری وبا در مراسم اربعین حسینی
راهنماي كشوري نظام مراقبت بيماري هاي منتقله از غذا
آخرین دستورالعمل درمان بیماری وبا
راهنمای کشوری نظام مراقبت بیماری بوتولیسم